Preeklampszia management a várandósság során - Az édesanya és gyermeke egészségének biztosítása
A Melletted a helyem Egyesület, a Biotest Hungaria Kft. és a Thermo Fisher Scientific közös webináriumának célja, hogy felhívják a figyelmet a korai peeklampszia szűrésének és megfelelő kezelésének fontosságára.
A webináriumot a Semmelweis Egyetem, Szülészeti és Nőgyógyászati Klinika szülész-nőgyógyász orvosa prof. Ács Nándor nyitotta meg. Megemlítette, hogy bár maga a preeklampszia már hosszú idő óta ismert terhességi kórkép, ám annak átlagos előfordulási gyakoriságát növelik például a jelen korunk vívmányainak köszönhetően asszisztált reprodukciós kezeléssel létrejövő várandósságok, illetve a gyermekvállalási kor kitolódásának köszönhetően az idősebb várandós nőknél fellépő terhességi mérgezések. Kiemelte, hogy amennyiben a preeklampszia megjelenési gyakoriságát sikeresen le lehetne csökkenteni, az értelemszerűen pozitív hatással lehet a koraszülések számára. Fontosnak tartja továbbá azt is, hogy amennyiben a preeklampsziát megelőzni nem is tudják, de megfelelő kezeléssel késleltethetik azt, így a terhességek megszakításának időpontját kitolhatják, ami egy koraszülött gyermek esetében nagyon fontos, sokszor életmentő tényező.
Nagy Bonnard Lívia
Melletted a helyem Egyesület alelnöke
Az Európai Alapítvány az Újszülöttek Ellátásáért szülői tanácsának tagja
EUPATI Fellow
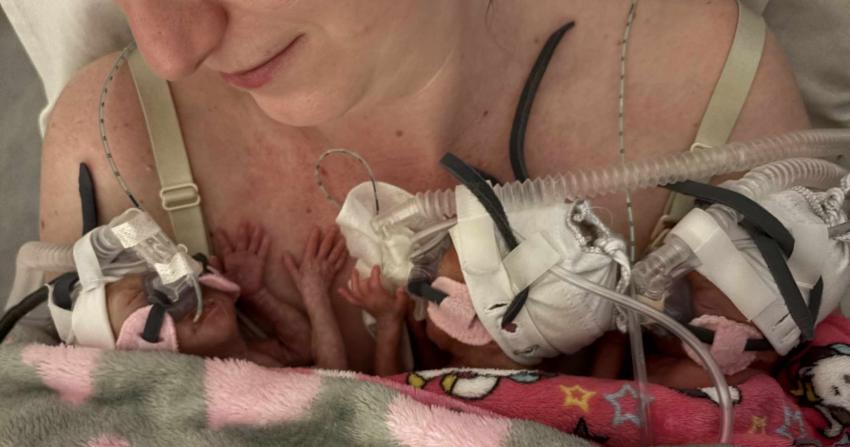
Lívia személyes történetét elmesélve betekintést nyújt egy toxémia okozta koraszülés traumájába, annak rövid és hosszútávú következményeire kisfia, saját és a család szemszögéből. Túl egy problémamentes várandósságon, fiatal - átlagos testalkatú nőként, káros szenvedélyektől mentesen, egészségesen élte mindennapjait, ilyen adottságokkal senki nem gondolná magáról, hogy veszélyeztetett volna a preeklampszia szempontjából. Sem ő, sem a nőgyógyásza nem gondolta így 15 évvel ezelőtt. gondolta. Fejfájás, elnehezedett végtagok, pillanatok alatt komolyra fordultak a dolgok. Elmesélte emlékeit gyermeke születéséről, a vele első találkozásukról a koraszülött osztályon, a vérnyomáscsökkentő gyógyszerek miatt mosogatóba öntött, majd a stressztől elapadt anyatejről. Mesélt a 23-as inkubátorról, a napi 2×20perces látogatásokról, arról, hogy 12 hetes korában foghatta meg először saját gyermekét.
Eduard évek óta botox kezelést kap és amikor elfárad, kerekesszéket is kellene használnia, amit sajnos nehezen fogad el, mert nem tekinti magát sérült embernek, és úgy gondolja, hogy szülei örökké vele lesznek majd. Mint minden szülő, - és főként azok, akikre gyermekük jobban rá van utalva, - Lívia is retteg attól, hogy történik vele valami, ami miatt idő előtt elveszti őt családja. Éppen ezért hívja fel a figyelmet a preeklampszián átesett nők kardiovaszkuláris szűrésének fontosságára!

Pozitívumokról is beszélt, mely reményt adhat azoknak a nőknek, akik hasonlóan preeklampsziával zárult terhességük után újabb várandósságot terveznek. Idő előtt érkezett kisfia után az élet még két gyermekkel ajándékozta meg családjukat. Mindkét várandósságot veszélyeztetett gravidaként, szoros orvosi kontroll alatt vitte végig. Aspirin kúra, gyakori ultrahang vizsgálatok, laborvizsgálatok, rendszeres súly és vérnyomásnapló, konstans önvizsgálat, az esetleges tünetek állandó keresése, folyamatos félelem. Ezek kísérték végig mindkét következő terhességét. A szoros, „emberfogásos” kontrolloknak, odafigyelő terhesgondozásnak köszönhetően egy-egy időre született kislánynak adott életet, így férjével ma már négy csodálatos gyermek büszke szülei lehetnek.
Kiemelte a Melletted a helyem Egyesület munkáját, melyben minden egyesületi tag azért dolgozik nap, mint nap, hogy családközpontú ellátás várjon minden koraszülött babát és családját (anya, apa, nagytestvér) a magyar koraszülött intenzíveken. Egy ilyen szellemű koraszülött osztályon való tartózkodás igazoltan csökkenteni a PTSD megjelenését a család minden tagjánál. Az 5 éves működésük alatt számos sikert elértek már, most az egyik fontos célkitűzésük a jövőre vonatkozóan az, hogy a preeklampszia szűrés kerüljön be a várandósgondozási szűrővizsgálatok közé.
Kónya Márton
Czeizel Intézet, Központi Laboratórium
Kónya Márton a Czeizel Intézet biokémiai laborvezetője az első trimeszteri szűrésen alapuló preekampszia management széleskörű alkalmazásáról beszélt. Elmondta, hogy a preeklampszia a várandósságok nagyjából 2-5%-ban jelenik meg. Általában terhesség második vagy harmadik trimeszterében lép fel; az esetek 1/3-ában a 37. gesztációs hét előtt jelentkezik. Ezek alapján elmondható róla, hogy az egyik leggyakoribb várandósság alatti kórképnek, és az anyai halálozás, illetve a koraszülések vezető okának számít. Mind rövid, mind pedig hosszú távon komoly problémákat okozhat az édesanyának (pl. görcsroham, kóma, agyvérzés, sztrók, későbbi szív-és érrendszeri problémák) és gyermekének (méhen fejlődésbeli lemaradás, koraszülés, halvaszületés, agyvérzés, sárgaság, későbbi diabetes, magasvérnyomás stb) egyaránt.
A preeklampsziáról a szakemberek tudni vélik azt, hogy egyrészt a placenta kóros, eltérő fejlődésére, másrészt pedig az anyai immunológia, genetikai okokra vezethető vissza és elmondható az is, hogy minél később jelenik meg egy terhességben, annál kevésbé vezethető vissza kóros placentációra. Terminusközeli preeclampsia tehát jellemzően anyai okok (genetika, immunológia) miatt alakul ki.
Kónya Márton előadásában kiemelt két placenta eredetű faktor arányának változását, e faktorok az anti-angiogén sFLT1, mely ilyen esetekben emelkedik) és az angiogén PIGF, ami értéke pedig lecsökken. Ezek szintjében tehát eltérések lépnek fel egy preeklampsziás terhességnél, értékük megfigyelésével már szűrhető a preeklampszia, előrejelzés adható annak súlyosságáról.
ASPRE trial (2017) multicentrális tanulmány, mely készítésben világszinten 14 egyetem szakemberei vettek részt. E tanulmány a kockázatot a következő pontok alapján határozza meg: anyai jellemzők, vérnyomás, biokémia meghatározás (PIGF, PAPP-A értékek), és az arteria uterina áramlás (jobb és bal oldalon egyaránt mérve). A tanulmányban 25.797 várandóst vizsgáltak, ebből a magas számból közel 10,5% (2707 fő) volt magas kockázatú várandós. A magas kockázatú kismamák egy része (806 fő) placebot kapott (ők voltak placebo csoport), 785-en napi 150 mg aszpirint kaptak, míg 1116-an nem részesültek semmilyen kezelésben (ők pedig kontroll csoport voltak). A tanulmány eredményei egyértelműen alátámasztják azt, hogy a magas kockázatú várandósok esetében indokolt és eredményes is az aszpirin kúra alkalmazása, amennyiben placentáris gondokra vezethető vissza a preeklampszia. A vizsgálat eredményei Aszpirin profilaxis hatékonysága körülbelül 62% azoknál a nőknél, ahol 37. hét előtt jelentkezett a preeklampszia. Az idők folyamán sok, egymásnak ellentmondó tanulmány született mind a szűrésben, mind pedig az aszpirin kúra kapcsán, ezt cáfolandóan megtekinthettünk egy táblázatot, mely alátámasztja azt, hogy azoknál magas kockázatú terhes nőknél –amennyiben a 16. gesztációs hetet megelőzően- minimum napi 100 mg dózisú aszpirint szedtek, igenis hatásosnak bizonyult annak alkalmazása. Ugyanakkor elmondható az is, hogy későn- a 16. hét után- megkezdett aszpirin szedésének hatékonysága gyakorlatilag elenyésző volt, sőt bizonyos esetekben rontotta is a várandósok eredményeit.

Preeclampsia szűrés a Czeizel Intézetben
2016 októbere óta folytatnak ilyen jellegű szűrést a várandósok körében. Ez egy első trimeszteri szűrés, aminek nagyjából másfél órán belül már meg is az van eredménye. Megemlített rizikófaktorokat, melyek alapból magasabb kockázattal járnak, ilyen például többek között a meglévő anyai magasvérnyomás, az előző terhesség, amennyiben az preeklapmsziával zárult vagy az asszisztált reprodukciós eljárás segítségével létrejött terhesség is. E faktorokat is feltérképezik a szűrés folyamán a hozzájuk forduló kismamák esetében.
A 16. gesztációs hét előtt, napi 150 mg-os adagban megkezdve szedését a korai preeklampszia lehetőségét akár nagyjából 82%-ban (egyes tanulmányok szerint akár 90%-kal is) lecsökkentheti, míg a terminusközeli preeclampszia kialakulásának esélyeit szignifikánsan nem csökkenti. Mint minden gyógyszernek, természetesen úgy az Aszpirinnek is vannak lehetséges kockázatai. Ugyanakkor nagyon fontos tudni azt, hogy vizsgálatokkal alátámasztott tények alapján a kisdózisú Aszpirin magzati szempontból nem emeli sem a vetélés, sem pedig a szív-és egyéb fejlődési rendellenségek kockázatát! Jó tudni azt is, hogy vizsgálatok alapján annak 60-150mg-os dózisú szedése esetén nem mutatott összefüggést korai Botallo vezeték vagy egyéb magzati komplikációk kialakulásával. Jelenleg az általános gyakorlat szerint legkésőbb a kismamák várandósságának 36. hetéig le kell állítani az Aszpirin szedését.
Dr. Tidrenczel Zsolt
Czeizel Intézet
Magyar Honvédség Központi Kórháza
Harmadik előadóként dr. Tidrenczel Zsolt Szülész-nőgyógyász, klinikai genetikus szakorvos, és ultrahang-specialista orvos a preeklampszia, mint multiszisztémás kórképet mutatta be, amely a terhességek 2-5%-át érinti és jellemzően a terhesség 20. hetét követően jelentkezik a kismamáknál. A tünetek kezdete alapján a preeklampszia csoportosítása a következő:
- korai kezdetű PE, mely a terhesség 34. hete előtt jelentkezik. Gyakorisága néhány tized százalékos, ám az anyai és magzati halál vagy morbiditás vezető oka. Oka általában egy korai placentációs zavar.
- kései kezdetű PE, mely a terhesség 34. hete után jelentkezik. Ez a típus a jellemző, a terhességek 2-5%-ában lép fel, ennek ellenére kevésbé jellemző anyai és/vagy magzati halálozás, vagy morbiditás. Oka általában nem egy korai placentációs zavar, hanem az anyánál jelenlévő valamilyen genetikai, immunológiai ok.
Kiemelendő még a
- rárakódásos preeklampszia, mely a már meglévő anyai krónikus hipertóniára tevődik rá.
- HELLP szindróma (a vörösvértestek szétesését, megemelkedett májenzim-értékeket és az alacsony vérlemezkeszámot jelent)

A preeklampszia kórképének kialakulása
A preeklampszia eatomechanizmusa, tehát a kórkép kialakulásának, kifejlődésének folyamata még a mai napig nem ismert teljesen, folyamatosan kutatják a világ minden részén. Az azonban már tudható, hogy számos tényező úgy, mint genetikai-, anyai-, környezeti- és immunológiai faktorok egyaránt hatással vannak kialakulásában, melyek közös eredője egy abnormális placentáció lehet.
A korai kezdetű preeclampsia kialakulása lényegében a terhesség nagyon korai szakaszában megalapozódik azzal, hogy a méhlepényben lévő erek nem megfelelően alakulnak ki – a kezdeti szűk rendszerekből nem alakulnak ki tág erek-, emiatt pedig nem tudják úgy ellátni feladatukat, ahogyan kellene és akadályba ütközik a megfelelő keringés biztosítása.
A preeclampsia következményei
A preeclampsiának akut és krónikus következményei is, mind az édesanya, mind pedig gyermeke esetében:
- Közvetlen anyai következmények közt szerepel például az eklampsziás roham, a stroke, véralvadási zavar fellépése, műtét közbeni komplikációk (elvérzés stb.), szervek károsodása (vese, máj, agy-idegrendszer, tüdő), akár többszervi elégtelenség vagy akár a halál.
- A hosszú távú anyai hatások közt szerepelnek pl. a kardiovaszkuláris gondok, szív és érrendszeri elváltozások (pl. magasvérnyomás, szívinfarktus, ischémiás szívbetegség stb) idegrendszeri gondok, stroke, diabétesz, veseelégtelenség.
- Magzati oldalról ilyen következmény lehet a méhen belüli fejlődési visszamaradás, alacsony születési súly, koraszülöttség, a méhlepény működési elégtelensége, méhen belüli elhalás vagy a halvaszületés. A perinatális halálozás nagyjából 25%-át, míg az IUGR esetek pedig 15-20%-áért a preeclampsia felelős.
- Preeclampsiás terhességből születő gyermekeknél a kórkép hosszútávon felelős lehet egyrészt - az anyai következményekhez hasonlóan- az idegrendszeri (pl epilepszia vagy CP), szív- és érrendszeri problémákért, illetve magasabb az esély elhízásra és cukorbetegség kialakulására is; másrészt pedig a magzati retardáció vagy éppen a koraszülöttségből fakadó maradványtünetekért és az emiatt kialakuló betegségek is erre vezethetőek vissza.
A terhesség megszakításának tervezése, a megfelelő terminálás jelentősége
Miután a preeclampsia egy visszafordíthatatlan folyamat, melynek vége a lepényi keringés összeomlása- a szakellátó csapat pontosan tudja azt, mi az a pont, amikor a terhesség befejezése mellett kell, hogy döntsenek. Nem csak az édesanya, hanem magzati szempontjából is fontos ennek terminálása. Ennek szemléltetésére Dr. Szabó Miklós (PhD Med Habil egyetemi docens, Semmelweis Egyetem) által készített tanulmány (2011) eredményét hívta segítségül, amely szerint a koraszülött intenzív osztályon ápolt koraszülött babák életben maradását a gesztációs kor hetente 31%-kal, míg a születéskori súly 250 grammonként 54%-kal növeli.
A placenta keringésének beszűkölési folyamatát a szakemberek jól tudják követni ultrahang flowmetriával. Lefolyásáról elmondható, hogy a keringési zavar először az artériás rendszerben kezdődik, ott diastole stop alakul(hat) ki, majd később már a vénás rendszerben is károkat okoz pl a ductus venosus-nál (nagy összekötő véna) és végül teljesen összeomlik a lepény keringése. A flowmetria mellett - akár azt kiegészítvén - CTG vizsgálattal is nyomon követhető ez a folyamat.
A fentieket összefoglalva a várandóst ellátó szakszemélyzet feladata az, hogy megfelelően behatárolja azt a pontot, amely mind az édesanya, mind pedig gyermeke szempontjából még ideális, megelőzvén azt, hogy egyikük is maradandó károsodást szenvedjen a preeklampszia miatt. Sajnos e kórkép fennállásakor számolni kell azzal, hogy bármelyik pillanatban történhet hirtelen fellépő, akut probléma, amely miatt azonnal cselekedniük kell. Kiemelte, hogy az édesanya vitális indoka bármikor felülírhatja a magzati indokot, ami annyit tesz, hogy elsősorban az anyai életet mentik.

Az IUGR, azaz a magzat méhen belül növekedési visszamaradása
- korai IUGR-ről olyan esetekben beszélünk, amikor a 32. gesztációs hét előtt már jelentkeznek a magzat visszamaradásának tünetei. Elmondható, hogy az esetek 50%-ban ez a jelenség korai preeklampsziával társul és hogy magas halálozási, illetve morbiditási aránnyal jár együtt, anya és gyermeke szempontjából egyaránt.
- kései IUGR áll fenn akkor, amikor a magzat növekedésének visszamaradása a 32. terhességi hét után észlelhető. E típusú növekedési visszamaradás ritkábban társul preekllampsziával. Elmondható, hogy kisebb eséllyel okoz halált, ám a morbiditás lehetősége ilyen eseteknél annál nagyobb.
A preeclampsia problematikája
Ez egy –akár nagyon súlyos- következményekkel járó kórkép, mely kihatással van a várandós édesanya és gyermeke egészségére is. Egyrészt egy krónikus állapotként fogható fel, ugyanakkor kiszámíthatatlan és bármikor felléphetnek akut problémák is, melyek azonnal közbelépést igényelnek. Alattomos betegségről van szó, ugyanis mikorra az anya tüneteket produkál, maga a preeklampszia már hosszú ideje dolgozik a szervezetében. Konkrét ellenszere nincs, tüneteinek kezelése csupán időnyerés, tehát visszafordítani vagy megállítani a folyamatot a tudomány jelenlegi állása szerint nem tudják.
Joggal merül hát fel a kérdés, hogy van-e lehetőség, módszer arra, hogy a betegség jeleit, az arra való hajlamot a terhesség egy korai stádiumában kimutathassák és így egy korai, preventív terápiát kezdhessenek meg az érintett kismamáknál?
Klasszikus módon az anyai előtörténet és adottságok alapján igyekeznek előjelezni e betegséget. Ilyen tényezők- a teljesség igénye nélkül- az anyai alapbetegségek, a kismama bmi indexe. Az, hogy többes vagy egyes terhességről van-e szó, szült-e már a nő korábban vagy első terhessége? Ha többedik terhesség, akkor az előző terhességnél fellépett-e már preeklampszia, illetve mennyi idő telt el két várandósság között? E faktorokat a szakemberek magas, moderate (közepes) vagy alacsony rizikóként csoportosítják. Amennyiben egy kismamánál egy magas vagy pedig minimum 2 moderate rizikófaktort vélnek felfedezni, úgy terápiát javasolt indítani számára. Ez jelenleg az alacsonydózisú Aszpirin kúrát jelenti, mely igazoltan javítja a terhesség kimenetelének kilátásait, méghozzá jelentős kockázat nélkül.

Az FMF (Fetal Medicine Foundation) preeclampsia competing risk modellje
Amennyiben a terhesség egy végtelen folyamat volna, akkor a preeklampszia előbb-utóbb minden terhességben kialakulna, ez alapján ezt egy normál eloszlású anyai paraméterként kezelik. Minden ilyen normál eloszlású paraméter matematikailag leírható egy Gauss-görbével, melynek –csúcsa feltételezvén a terhesség végtelen mivoltát- általánosságban a 45-50 hét közé esne. A görbe alakulását a különböző besorolású rizikófaktorok befolyásolják, az alacsony faktorok jobbra, a magasak pedig balra tolják azt.
E módszer szerint kialakítható egy korai előrejelző rendszer, mely alapján egyéni kockázatbecslés készíthető a várandósok számára. Ezen rendszer az anyai anamnézis és egyéni tényezők, illetve az ultrahang paraméterek, vérnyomásértékek és biomarkerek alapján határolja be a preeklampsziára való hajlamot. Kiemelt tényezőként említi még Tidrenczel doktor úr az első trimeszteri arteria uterina doppler ultrahangvizsgálatot is, melynek eredménye szintén fontos a szűréskor.
A preeklampszia megelőzése
- a korábban említett ASPRE trial
- a szintén említett FMF algoritmus alapján való szűrés
- Bayes teória (anyai tényezők figyelembevétele+ különböző mérések elvégzése)
- 16. hét előtt megkezdett napi 150mg dózisú Aszpirin szedése
Mindez a korai preeclampsia előfordulását 82%-kal, míg annak terminus előtt típusát 62%-kal csökkentheti.
Az sFLT1-ről és a PIGF arány
Lepény eredetű faktorok, az sFLT1 és a PIGF arányairól, elmondható, hogy a két mutató aránya összefügg a tünetek súlyosságával. Fontossága abban is rejlik, hogy arányuk egy bizonyos szintje kedvezőtlen anyai és/vagy magzati kimenetelre utalhat. Harmadik trimeszterben mérhető értékekről van szó (a 35.hétig) és fontos, hogy mivel rövidtávra (2-3 napra) vonatkozó következtetéseket lehet levonni a mért értékekből, gyakran kell ismételni a vizsgálatot.
A preeclampsia kezelése Magyarországon
- korai preeklampszia szűrésre jelenleg még nincs általános ajánlás
- ugyanakkor a szülés-nőgyógyászok tankönyve (dr. Papp Zoltán-2017) említi a szűrés lehetőségét, illetve az sFLT1 és a PIGF faktorok szerepét is.
- Aszpirin kúra alkalmazására még szintén nincs egységes ajánlás
- egy hazai tudományos felmérés és annak eredményei alapján egy kezelési ajánlás elkészítése hiánypótló volna
A diszkusszió során Ács Nándor professzor elmondta, hogy mindezek alapján egyértelműen megalapozott és szükséges volna a preeklampszia szűrés felvétele a hazai várandósgondozási vizsgálatok közé. Ez akkor tud megtörténni és általános irányelvvé válni, amennyiben kivétel nélkül minden magyar várandós lehetőséget kapna a szűrés elvégzésére. Ennek megfelelő számú szűrőpont és finanszírozási akadályai vannak, sajnos nem mindenhol áll rendelkezésre ehhez megfelelő felszereltség, illetve forrásra is szükség volna egy általános, országos szintű szűrőprogram megfinanszírozásához. Jelenleg e szűrővizsgálat csak magánfinanszírozott formában elérhető országunkban.
A szűrés bevezetése mellett fontos pont az is, hogy az Aszpirin profilaxis alkalmazása általánossá váljon olyan esetekben, ahol annak időben megkezdett kisdózisú szedése –az előzetes szűrés eredményei alapján- indokoltnak számít.
Harmadik sarkalatos pont pedig a már kialakult preeclampsia esetében az sFLT1 és a PIGF faktorok arányának nyomon követése.